



Dziewiąta kadencja samorządowa dobiega końca.
Już 14 marca br. na Okręgowym Zjeździe Lekarzy i Lekarzy Dentystów wybierzemy
nowe organy naszej izby: rzeczników Odpowiedzialności Zawodowej,
sędziów Sądu Lekarskiego, Okręgową Radę Lekarską, Okręgową Komisję
Rewizyjną i prezesa lub Panią prezes.
Odchodząca kadencja obfitowała w wydarzenia; była
pełna wyzwań i zadań ale także wielu zagrożeń. Nie
wszystkiemu udało się zapobiec.
Kluczowy będzie ogólnopolski majowy Krajowy Zjazd
Lekarzy.
Szczegółowe podsumowanie, statystyki i liczby znajdą
Państwo w sprawozdaniu kadencyjnym.
Delegatów na nasz Zjazd Okręgowy – zwłaszcza nowych
– proszę o dobre wybory, aby nasz wspólny samorząd mógł
się dalej rozwijać w działaniu na rzecz nas lekarzy i lekarzy
dentystów, jego niezależność i apolityczność pozostały
niezagrożone, a elementarna sprawiedliwość i demokracja
nienaruszalne. Nie kierujmy się stereotypami, a dobrem
wspólnym. Pesele niech nie będą wyznacznikiem wartości.
Dziękuję wszystkim moim funkcyjnym Koleżankom i Kolegom
za ich wsparcie, mądrość i obecność. Myślę, że o takiej
Okręgowej Radzie Lekarskiej wielu prezesów może tylko
pomarzyć. Życzę tego samego nowemu prezesowi.
Dziękuję wszystkim pracownikom i współpracownikom
za codzienną mrówczą pracę i należyte wykonywanie zadań
i obowiązków. Budowanie zespołu to proces ciągły, który musi
podążać za zmieniającymi się potrzebami i wyzwaniami.
Biuro izby i obsługa administracyjna pełni tu kluczową
rolę. Dziękuję wszystkim osobom zaangażowanym w prace
komisji, zespołów i wszelkie wydarzenia samorządowe.
Ale przede wszystkim dziękuję Państwu za uprzejmość,
zrozumienie i elitarną lekarską kulturę.
I oczywiście za to, że obdarzyliście mnie zaufaniem przez
te mijające osiem lat urzędowania.
Do zobaczenia na Zjeździe!






Oddajemy w państwa ręce nr 2/2026 Meritum, który
jest jednocześnie pierwszym wydaniem papierowym
w tym roku. Mam nadzieję, że zmiany szaty graficznej
naszego pisma przypadły naszym czytelnikom do gustu.
Proszę się przygotować, że to może nie być nasze ostatnie
słowo i zgodnie z tytułem mojego wstępniaka z poprzedniego
numeru będą zmiany, zmiany...
Składając poprzedni numer Meritum „klęski urodzaju”,
jeśli chodzi o materiały pisane, nie było. Jednakże pomimo
czasu ferii zimowych, podczas których ten numer powstawał,
materiału do numeru był ci u nas dostatek. Wręcz trzeba było
się bardzo dobrze zastanowić, co wybrać do druku. Niestety
wszystkich tekstów nie mogliśmy wydrukować w tym numerze,
gdyż byłby zbyt rozbudowany, co wiąże się też z kosztami.
Ale spokojnie, jak nie w tym, to w następnych numerach
wszystkie przesłane teksty będą zaprezentowane, bo są tego
warte. Dlatego zachęcam Koleżanki i Kolegów do przesyłania
tekstów, relacji, wspomnień, felietonów dotyczących naszego
lekarskiego życia zawodowego, ale także prywatnego
(hobby, podróże).
W obecnym numerze dowiemy się o standardach lekarskiej
teleporady, czyli kolokwialnie mówiąc o czym trzeba
pamiętać, czego przestrzegać, aby „nie wtopić” pod względem
medycznym i prawnym.
Znajdziemy wywiad z dr n. med. Jerzym Jakubiakiem, który
opowiada o historii jak powstawało oraz o osiągnięciach
Regionalnego Centrum Stomatologii WSZ w Toruniu.
Dowiemy się wreszcie, że KPOIL nie tylko „łupi” lekarzy
z pieniędzy, ale też je im, o dziwo, rozdaje?! Będą relacje, ciekawe
wspomnienia i jak zwykle ważne informacje dotyczące
działalności naszej izby.
Zgodnie już z powziętymi wcześniej postanowieniami,
można będzie przeczytać najważniejsze teksty z pierwszego
numeru Meritum wraz ze spisem treści, a konkretnie
szczegółowe podsumowanie wyborów i czy lekarz może
być influencerem. Robimy to, aby osoby preferujące formę
papierową naszego pisma lub nie korzystające z poczty elektronicznej
mogły się z nimi zapoznać i być może sięgnąć
do wydania elektronicznego.
Przypominam, że wszystkie numery Meritum dostępne
są na stronie www naszej izby.
Apeluję ponownie o dostarczenie do sekretariatu Izby
aktualnych adresów mailowych w celu lepszego przepływu informacji
oraz umożliwienia wysyłania Meritum w formie pdf.
Następny numer biuletynu ukaże się już po wyborach
Prezesa Okręgowej Rady Lekarskiej i pozostałych organów.
Wszystkim kandydatom życzę podczas wyborów powodzenia!
Jestem pewny, że jako izba lekarska, jak zawsze unikniemy
nieuczciwej walki wyborczej i zwycięży demokracja dla dobra
naszego środowiska.

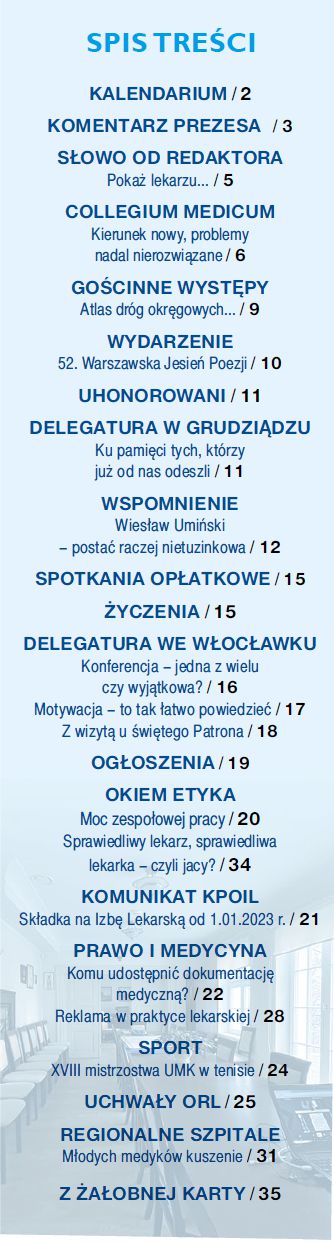
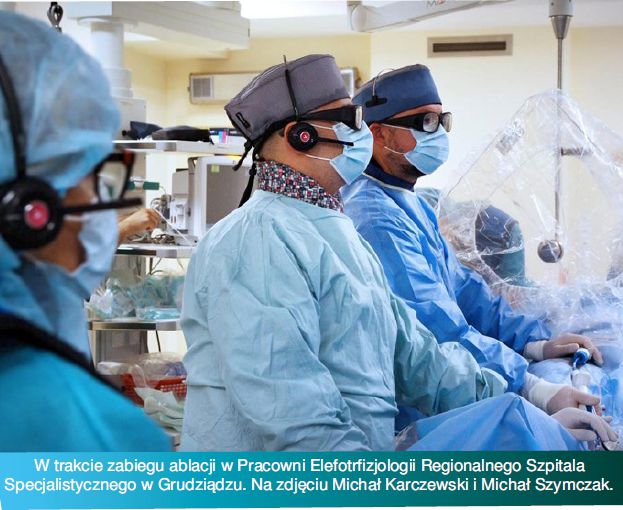
W dniach 21–22 listopada 2025 r. w Hotelu Rad w Grudziądzu odbyła się
XXI Konferencja Anestezjologiczna, gromadząc na sali wykładowej
około 130 osób. Organizatorem tego wydarzenia był lek. Piotr Kowalski
Koordynator Oddziału Anestezjologii i Intensywnej Terapii Regionalnego Szpitala
Specjalistycznego w Grudziądzu. Współorganizatorami byli: Kujawsko-Pomorska
Okręgowa Izba Lekarska w Toruniu oraz Oddział Kujawsko-Pomorski Polskiego
Towarzystwa Anestezjologii i Intensywnej Terapii.
Podobnie jak w latach ubiegłych uczestnicy wysłuchali szeregu wykładów
poświęconych
najważniejszym tematom dla środowiska, mogli również podziwiać
wystawy sprzętu medycznego.
Tegoroczna konferencja obejmowała następujące zagadnienia: Nowości w leczeniu
i ocenie przedoperacyjnej dorosłych pacjentów przed planową operacją
pozasercową – AD 2025, leczenie żywieniowe na OAiIT, anestezja położnicza,
hipotensja śródoperacyjna, regionalna antybiotykoterapia zakażeń wywołanych
szczepami.
Obecni na sali mieli możliwość wymiany doświadczeń, ponieważ każdy dzień
wykładowy zakończony był dyskusją oraz możliwością zadawania pytań. Pierwszy
dzień konferencji zwieńczony był uroczystą kolacją.
Szczęśliwie, kolejny raz mogliśmy współtworzyć konferencję.
Dziękujemy wszystkim za udział zarówno wykładowcom jak i słuchaczom oraz
do zobaczenia w przyszłym 2026 roku.





Dnia 9 grudnia 2025 r. w malowniczej scenerii toruńskiej restauracji Pałac
Widokowy odbyło się tradycyjne Spotkanie
Wigilijne Lekarzy Seniorów Kujawsko-Pomorskiej Okręgowej Izby Lekarskiej. Wydarzenie to, będące co roku
okazją
do integracji środowiska i wymiany wspomnień, w tym roku miało wymiar szczególny i niezwykle doniosły.
Głównym punktem uroczystości było wręczenie Brylantowych Laurów Medycznych. To wyjątkowe odznaczenie
trafia w ręce lekarzy i lekarzy dentystów, którzy legitymują się 50-letnim stażem nieprzerwanej pracy
zawodowej, licząc
od momentu uzyskania dyplomu. Pół wieku niegasnącej pasji, codziennej opieki nad pacjentami i wierności
lekarskiemu
powołaniu to świadectwo niezwykłego charakteru oraz etosu, który stanowi fundament naszej społeczności.

Prezes Okręgowej Rady Lekarskiej, gratulując wyróżnionym, podkreślił, że to
właśnie Seniorzy są strażnikami najlepszych tradycji lekarsko-dentystycznych.
Pięć dekad nieprzerwanej pracy to nie tylko imponująca statystyka, ale przede
wszystkim tysiące wyleczonych pacjentów i ogrom przekazanej wiedzy, która
przekazywana jest następnym pokoleniom.
Wspólna wieczerza przy wigilijnym stole, z panoramą Torunia w tle, dopełniła
ten wieczór pełen wzruszeń i zasłużonych podziękowań.
Drodzy Laureaci, Państwa 50-letnia droga zawodowa jest dla nas wszystkich
najpiękniejszą lekcją pokory i oddania drugiemu człowiekowi.

Co najmniej kilka powodów skłania do krytycznego spojrzenia na listopadową premierę Jana Klaty w
Teatrze Narodowym.
Pierwszym jest niezauważone 260-lecie sceny powołanej przez króla Stanisława Augusta Poniatowskiego.
Drugim, temat
rozliczeń upadku Rzeczpospolitej z mityczną wiarą w tle, że wygrana była na wyciągniecie ręki, ale
zdrada pokonała
patriotów. Trzecim przyczynkiem niechaj będzie refleksja na przyszłość z finałowym zaśpiewem bitwy
pod Lipskiem:
que sera, sera – co ma być, to będzie...
Siedzieliśmy w hotelowej restauracji, gdy raz po raz
obrywałem od samorządowych przyjaciół, że piszę
coraz bardziej zawile, a co za tym idzie odczytywanie
podtekstów staje się trudne i w pewnym sensie elitarne. Sęk
w tym, że nie zawsze trzeba szukać drugiego dna, a forma
recenzji zachęcającej lub zniechęcającej do obejrzenia spektaklu,
jest w wypadku autorskich felietonów bardziej złożona.
Sztuka stanowi w nich tylko pretekst do rozważań ogólnych
– niekoniecznie złośliwych i nie zawsze izbowych. Przecież
99% PT Czytelników nie będzie budowało publiczności
omawianych dramatów. Relacja ma zatem oddać jedynie
atmosferę wydarzenia i użyć słów tam wypowiedzianych,
jak klucza otwierającego poboczne wątki. Klucza, a może
wręcz wytrycha literackiego, aby uchwycić fragment dzieła
zapamiętanego ze szkoły i odnieść go do szarej codzienności.
Wszak wszytko już było, a mimo to, wciąż dziwimy się
refrenom wojen, rewolucji, powstań, mobbingu, terroryzmu
i szantażu emocjonalnego.
Od czasu do czasu siedzimy na widowni i nie potrafimy
odnaleźć sensu kolejnych epizodów. Teatr, poza produkcjami
fars i baśniowych wędrówek, lubi szarady, zmuszające
do myślenia. Nie każdy jest fanem takiej formy odpoczynku,
gdy trzeba wykrzesać z siebie intelektualny wysiłek. Bywa, że
reżyser naciąga struny interpretacji do granic wytrzymałości
psychicznej, poza którymi pozostaje już tylko stwierdzenie,
że to jest sztuka nie dla mnie, wyrażone na trzy sposoby:
nerwowym śmiechem lub krzykiem oburzenia z wiązką
wulgaryzmów lub potulnym kłamstwem w stojącej owacji
owczego pędu. Po nielinearnych premierach, recenzenci
często rozpływają się w zachwytach, wpisując w relacje
didaskalia z uniwersyteckich wykładów i podręczników,
a kupujący bilety rozdzielają się na dwie spolaryzowane
frakcje: TAK i NIE.
TAK. Jan Klata objął dyrekcję w Teatrze Narodowym 260
lat od premiery Natrętów Józefa Bielawskiego, czyli komedii
z rozkazu Najjaśniejszego Stanisława Augusta Króla Polskiego
napisanej. TAK. Termopile polskie Tadeusza Micińskiego
mają rozmach scenografii zaoranego pola, ciekawe pomysły
krawieckie i doborowy skład aktorski z dozą groteskowej
pompatyczności. Nie był to jednak akt strzelisty, co krytycy
próbują za wszelką cenę ukryć. Nie rozumiem tej obrony
i wierzę, że kolejne realizacje Jana Klaty, bez presji inicjacji,
okażą się dziełami na miarę sceny i reżysera, którego pracę
od wielu lat oglądam i cenię.
Termopile polskie, podobnie jak wiele współczesnych inscenizacji,
mają nam opowiedzieć o nas samych poprzez przeszłość.
Znacie? Znamy. To posłuchajcie, jaką samorządową
kalkę można założyć, aby wychodząc z Teatru Narodowego,
zmienić temat i znów mówić o problemach bliższych ciału.
Nielinearne wydarzenia z życia wzięte recenzuje się przecież
z większą ochotą, a polaryzacja dyskusji stawia rozmówców
w narożnikach, którym sekundujemy na TAK i na NIE.
TAK. Dziewiąta kadencja dobiega końca i przychodzi czas
na podsumowanie premierowego sezonu zmiany, czyli porzucenia
natrętów dopominających się o zachowanie starych
zasad. TAK. Zaorane pole to nowa scenografia, w której się
poruszamy. Słynne z prasowych ośmieszeń dawne logo NIL
wylądowało na śmietniku historii i tylko ze sztandaru jeszcze
nikt nie odważył się go wypruć. Sezon dziewiąty nie był
okresem ideowo strzelistym, a raczej hałaśliwym refrenem
dokumentów na bis, skupionym w dużej mierze na wewnętrznych
napięciach, oskarżeniach, donosach, pomówieniach
oraz zarzucaniu sieci w sieci. W tym wszystkim nie mogę
się pogodzić z ciągłymi podchodami i woltą przyjaciół. Nie
lubię szarady: kto z kim i na kogo. Wolę proste rozwiązania
i prawdziwe zaangażowanie w pracę, a nie piarowy bełkot
i spuszczone oczy.
Lekarska Bitwa pod Termopilami dopiero się odbędzie.
Sparta i Persja szykują majowy bój ostatni. Siły są nierówne
i nikt nie wie kim są Spartanie, a kim Persowie. Na zaoranym
polu okaleczeni zaśpiewają: que sera, sera, a zwycięscy zawahają
się nad nitką z proporca przeszłości. Wszak wszystko
już było, a ja tylko zapisuję sekwencje refrenów i zwrotek.

Ciągły rozwój technologii informatycznych dotyka także sfery kontaktu między
lekarzem i pacjentem. Zwiększenie
możliwości technicznych powoduje, że poza tradycyjną poradą lekarską udzielaną w gabinecie, możliwe jest
także
zrealizowanie świadczenia zdrowotnego w formie teleporady. Czas niedawnej pandemii COVID-19 sprawił, że
teleporada
stała się coraz częściej wykorzystywaną formą pomocy medycznej.
Tłumacząc pojęcie telemedycyny, najczęściej można spotkać się z definicją
zaproponowaną przez WHO. Mówi ona o dostarczaniu
usług opieki zdrowotnej, w przypadku której istotnym czynnikiem jest odległość. Usługi te świadczone są
przez
osoby wykonujące zawód medyczny przy użyciu technologii informacyjno-komunikacyjnych. Ich celem jest
umożliwienie
przekazania ważnych informacji służących diagnostyce, leczeniu, zapobieganiu schorzeń, a także
wykonywaniu badań
i ocenianiu ich wyników oraz wymianie wiedzy medycznej dla celów poprawy zdrowia osób będących pod
opieką medyczną
(WHO Telemedicine. Opportunities and development in Member States. Report on the 2nd global survey on
eHealth, 2010).


Udzielanie świadczenia zdrowotnego poprzez narzędzie
umożliwiające przeprowadzenie takiej czynności na odległość,
powinno wiązać się ze zwiększeniem naszej czujności
i uwagi. Brak fizycznego kontaktu z pacjentem nie zwalnia
lekarza z odpowiedzialności zawodowej, cywilnej czy karnej.
Standard należytej staranności w telemedycynie jest analogiczny
do tego, który obowiązuje podczas stacjonarnej wizyty
pacjenta (vide: art. 4 ustawy z 5 grudnia 1996 r. o zawodach
lekarza i lekarza dentysty oraz art. 8 ustawy z 6 listopada
2008 r. o prawach pacjenta i Rzeczniku Praw Pacjenta).
Sąd nie uwzględni argumentu: „nie widziałem pacjenta,
więc mogłem się pomylić”. Jeśli technologia uniemożliwia
rzetelną ocenę, lekarz ma obowiązek skierować pacjenta
na wizytę osobistą.

W przypadku udzielania świadczenia zdrowotnego w formie teleporady, lekarz musi
dokonać selekcji przypadków, które
nadają się do leczenia na odległość. Standard dołożenia należytej staranności wymaga, aby lekarz
każdorazowo ocenił, czy
stan pacjenta pozwala na diagnostykę zdalną czy konieczna jest osobista wizyta pacjenta w gabinecie
lekarskim.

Anonimowość w sieci nie sprzyja bezpieczeństwu – także
prawnemu – udzielania porady medycznej w formie zdalnej.
Standard należytej staranności obejmuje pewność (lub co
najmniej: prawdopodobieństwo graniczące z pewnością), że
udzielamy porady osobie uprawnionej. Wobec powyższego,
weryfikacja tożsamości pacjenta nabiera tutaj szczególnego
znaczenia.
Realia udzielania porad lekarskich na odległość wymuszają
przyłożenie ponadstandardowej uwagi do prowadzonego
wywiadu medycznego. Wywiad taki powinien charakteryzować
się dużą dozą szczegółowości. Skoro lekarz nie może
przeprowadzić badania palpacyjnego czy osłuchowego, musi
„widzieć uszami”. Standard staranności wymaga zadawania
pytań wykluczających tzw. „czerwone flagi” (przykładowa
lista pytań – znajduje się w dalszej części tekstu). Brak odnotowania
w dokumentacji zadania kluczowych pytań jest
częstą przyczyną późniejszych problemów prawnych.

W kontekście teleporady dokumentacja medyczna nabiera szczególnej wagi (zwykle
nie ma świadków takiej wizyty).
Dokumentacja powinna odnotowywać nie tylko kwestie medyczne, ale też np. odzwierciedlać przebieg samego
połączenia
(np. „pacjent brzmiał wydolnie”, „jakość połączenia wideo dobra”) oraz zawierać informację o pouczeniu
pacjenta o konieczności
zgłoszenia się do placówki medycznej w razie pogorszenia stanu zdrowia.

Telewizyta może odbywać się za pośrednictwem telefonu, smartfona, komputera lub
innego urządzenia z dostępem do internetu.
Lekarz może wykorzystywać również chat online. Ważne jednak, by zwrócić uwagę na jakość zabezpieczenia
kanałów
tej komunikacji. Wybór komunikatora, za pomocą którego lekarz łączy się z pacjentem, nie może być
przypadkowy
– w szczególności w kontekście bezpieczeństwa przekazywanych danych.
Oprogramowanie służące do przeprowadzenia rozmowy głosowej, videorozmowy lub
chatu powinno mieć stosowne
zabezpieczenia. Należy zapewnić bezpieczeństwo przekazywanej dokumentacji i informacji o stanie zdrowia
– tak samo
jak przypadku tradycyjnych wizyt.


W praktyce medycznej – także w kontekście teleporady – dochowanie wymogu dołożenia należytej staranności
oznacza:
• obowiązek działania zgodnie z aktualną wiedzą medyczną,
• przeprowadzenie adekwatnego do zgłaszanych objawów – wywiadu,
• udzielenie pacjentowi wyczerpujących informacji o stanie zdrowia, rozpoznaniu, możliwych metodach
diagnostycznych
i leczniczych oraz przewidywanych następstwach ich zastosowania lub zaniechania,
• prowadzenie rzetelnej dokumentacji medycznej,
• poświęcenie pacjentowi niezbędnego czasu, nawet jeśli świadczenie odbywa się na odległość.
W orzecznictwie i doktrynie podkreśla się, że od lekarza wymaga się staranności
wyższej niż przeciętna, z uwagi
na przedmiot zabiegów dotyczących zdrowia i życia człowieka oraz potencjalnie nieodwracalne skutki
błędów.
W przypadku teleporady lekarz powinien:
• zebrać szczegółowy wywiad,
• ocenić czy możliwe jest postawienie rozpoznania i udzielenie pomocy na odległość,
• w razie wątpliwości lub ryzyka – skierować pacjenta na wizytę osobistą,
• udokumentować przebieg teleporady i podjęte decyzje.
Pamiętajmy! Należyta staranność nie oznacza gwarancji osiągnięcia określonego
rezultatu zdrowotnego, lecz wymaga
działania zgodnie z aktualnymi standardami wiedzy i praktyki medycznej oraz z uwzględnieniem wszystkich
dostępnych informacji i możliwości technicznych.
Należyta staranność lekarza przy teleporadzie to działanie zgodne z wysokimi
standardami zawodowymi, aktualną
wiedzą medyczną, rzetelne dokumentowanie i właściwa ocena sytuacji pacjenta, z uwzględnieniem ograniczeń
wynikających
z formy świadczenia na odległość.
Podsumowując, pamiętajmy, że teleporada nie jest „uproszczoną” formą leczenia,
lecz pełnoprawnym świadczeniem
zdrowotnym podlegającym tym samym – jak leczenie stacjonarne – rygorom jakościowym. Należyta staranność
w telemedycynie
to nie tylko poprawność diagnozy, ale przede wszystkim ocena czy dany przypadek w ogóle kwalifikuje się
do rozstrzygnięcia zdalnego. W omawianym aspekcie istotne znaczenia mają:
• kryteria obiektywne: lekarz powinien postępować zgodnie z aktualną wiedzą
medyczną i dostępnymi metodami
technologicznymi,
• ograniczenia techniczne: jeśli jakość połączenia lub brak możliwości badania fizykalnego uniemożliwia
postawienie
pewnej diagnozy, należyta staranność nakazuje przerwanie teleporady i skierowanie pacjenta na wizytę
stacjonarną.
Teleporada jeszcze dekadę temu traktowana jako futurystyczna ciekawostka, dziś
stała się powszechnym narzędziem
nowoczesnego systemu ochrony zdrowia. To bez wątpienia triumf technologii. Z perspektywy pacjenta
otrzymaliśmy
„medycynę na żądanie”: koniec z wielogodzinnym oczekiwaniem w dusznych poczekalniach. Nastąpiło
skrócenie dystansu
dla osób z obszarów wykluczonych komunikacyjnie. Dla
społeczeństwa żyjącego w biegu, telemedycyna to obietnica
odzyskanego czasu.
Jednak ten medal ma drugą, znacznie bardziej wymagającą
stronę, która spoczywa na barkach lekarza. Postęp technologiczny,
ułatwiając życie pacjentowi, podniósł poprzeczkę
zawodową medykom. W gabinecie lekarz dysponuje pełnym
wachlarzem zmysłów – widzi gesty pacjenta, czuje zapach
infekcji, słyszy ton oddechu, a przede wszystkim może przeprowadzić
badanie palpacyjne. W świecie cyfrowym zostaje
„odcięty” od większości tych bodźców.
Lekarz przed monitorem staje się kimś na kształt detektywa,
który z rwanego przekazu audio-wideo i subiektywnych
opisów pacjenta musi wyłuskać to, co kluczowe.
Postęp technologiczny dał nam szybkość, ale to etyka
i uwaga lekarza muszą pilnować, aby nie odbyło się to kosztem
bezpieczeństwa pacjenta.

Poniżej przykładowa lista 5 kluczowych pytań (i działań), które stanowią „prawny
bezpiecznik” podczas teleporady.
Ich zadanie jest proste: udowodnić w razie kontroli lub procesu, że lekarz aktywnie szukał zagrożeń i
nie zbagatelizował
stanu pacjenta.
1. „Czy znajduje się Pan/Pani w stanie nagłym lub czy czuje Pan/Pani, że
życie jest zagrożone?”
Dlaczego to ważne? To tzw. triaż telefoniczny. Jeśli pacjent
potwierdzi, standard staranności nakazuje
natychmiastowe przerwanie porady i wezwanie ZRM.
Wpis do dokumentacji:„Wykluczono stan bezpośredniego zagrożenia życia na
podstawie deklaracji
pacjenta i oceny kontaktu słownego”.
2. „Jakie są Pana/Pani parametry życiowe (tętno, ciśnienie, temperatura,
saturacja)?”
Dlaczego to ważne?Standard staranności wymaga zebrania danych
obiektywnych. Nawet jeśli pacjent
mierzy je domowym sprzętem, lekarz powinien o nie zapytać.
Wpis do dokumentacji:Odnotuj konkretne wartości. Jeśli pacjent nie
ma ciśnieniomierza, zapisz: „Brak
możliwości domowego pomiaru RR – zalecono kontrolę stacjonarną w razie niepokojących objawów”.
3. „Czy występują u Pana/Pani następujące objawy: [lista 'czerwonych
flag']?”
Dlaczego to ważne:Lekarz musi dowieść, że przeprowadził
diagnostykę różnicową.
Wpis do dokumentacji:„Wykluczono objawy alarmowe (red flags) takie
jak: ...”. To najsilniejszy dowód
na należytą staranność.
4. „Czy posiada Pan/Pani dokumentację medyczną potwierdzającą dotychczasowe
leczenie?”
Dlaczego to ważne?Szczególnie istotne przy kontynuacji leczenia.
Opieranie się wyłącznie na słowie
pacjenta przy lekach silnie działających może zostać uznane za błąd w kontekście dochowania należytej
staranności.
Wpis do dokumentacji:„Weryfikacja historii leczenia na podstawie
IKP (Internetowe Konto Pacjenta) lub
skanów dokumentacji dostarczonych przez pacjenta”.
5. „Czy zrozumiał Pan/Pani plan leczenia i wie, kiedy udać się do
szpitala?”
Dlaczego to ważne?To tzw. safety netting (siatka bezpieczeństwa).
Lekarz odpowiada nie tylko za diagnozę,
ale i za jasne instrukcje, co robić, gdy leczenie zdalne nie zadziała.
Wpis do dokumentacji:„Pacjent pouczony o konieczności
niezwłocznego kontaktu z SOR w przypadku
wystąpienia [konkretny objaw]” i pogorszenia samopoczucia.



Od ponad pół wieku jest Pan związany z toruńskim
szpitalem wojewódzkim, z medycyną
od połowy lat 60. Pamięta Pan początki?
Przygodę z medycyną zacząłem w 1965
roku. Nie dostałem się za pierwszym
razem na studia, dlatego na początku
pracowałem w Powiatowej Stacji Pogotowia
Ratunkowego w Obornikach
Wielkopolskich. Jeździłem w karetce.
Dostałem się rok później, kończąc medycynę
w 1971 roku. Na początku krótko
pracowałem w Przychodni Obwodowej
w Trzciance. Moja małżonka wówczas
kończyła Wydział Lekarski i podjęliśmy
decyzję o przeniesieniu do Torunia.
Jestem
tu od 1972 roku.
Rozumiem, że zainteresowanie chirurgią
stomatologiczną zaczęło się wraz z przeprowadzką
do Torunia?
Przyjechałem do Torunia, ponieważ
zostałem zatrudniony w Studium Stomatologicznym
przy ul. Przedzamcze
na toruńskiej Starówce. Gdy zaczynałem
ośrodek był w trakcie tworzenia.
Równocześnie przy Szpitalu Miejskim
nr 2 na Bielanach istniała już Poradnia
Chirurgii Szczękowej, prowadzona
przez doktora Ryszarda Kępińskiego.
Dla pacjentów szpitalnych istniały wydzielone
łózka na Oddziale Chirurgii.
Dołączyłem do tego zespołu. Szefem
Oddziału Chirurgii był wówczas pan
docent Waldemar Jędrzejczyk, a dyrektorem
szpitala dr Mirosław Pruss.
Najistotniejsze wydarzenia związane
z Oddziałem Chirurgii Szczękowej zawiera
Kronika Oddziału, którą od początku
prowadzę. Zaraz pokażę…
Doktor Jakubiak przynosi dużą księgę…
Proszę zobaczyć – „Klinika Chirurgii
Szczękowej powstała na bazie Poradni
Chirurgii Szczękowej Szpitala Miejskiego
nr 2, którego kierownikiem był
dr Ryszard Kępiński, a w Poradni wspomagano
leczenie na Oddziale Chirurgii
Ogólnej. Oficjalną działalność Klinika
rozpoczęła 16 czerwca 1975 r., kiedy to
Oddziału Chirurgii Ogólnej wydzielono
20 łóżek i podjęto stacjonarne dyżury
lekarskie.”
Było to nieco oszukane, bo stacjonarne
dyżury weszły z powodu zgonu młodego
pacjenta. Pierwszy zgon pacjenta
się pamięta… To było dziecko z czyrakiem
na twarzy. Pamiętam jego imię,
nazwisko, wiek, pamiętam rozpoznanie.
Pomimo intensywnej antybiotykoterapii
doszło do sepsy. Sekcja wykazała,
że wszystkie narządy miąższowe były
zajęte. Było to tuż przed Wielkanocą.
Trudno powiedzieć, czy stacjonarne
dyżury zmieniłyby sytuację…
Jakie były początki Kliniki?
Początkowo był to mieszany zespół.
Na Oddziale Klinicznym pracowałem
z doktorem Kalikstem Stefańskim, natomiast
pracę Oddziału wspomagała
Poradnia z dwuosobowym zespołem –
doktorem Ryszardem Kępińskim i Włodzimierzem
Puwalskim, z którym nadal
współpracujemy. Dołączyła do nas
dr Ewa Chrzanowska, dr Daria Dorenda,
dr Teresa Chudańska i dr Krystyna Taterek,
dzisiaj Chrupczak, która w toruńskiej
Izbie Lekarskiej od lat działa na rzecz
środowiska lekarskiego.
Na bazie Szpitala i Studium Stomatologicznego
CMKP w 1972 r. utworzono
Klinikę Chirurgii Szczękowej. 30 września
1984 r. był ostatnim dniem pracy
Kliniki, która została rozwiązana i w jej
miejsce powstał Oddział Kliniczny
Chirurgii Szczękowo-Twarzowej na którym
pełniłem obowiązki ordynatora,
a w wyniku konkursu nim zostałem
i jestem do dziś.
Jakby nie patrzeć to już 42 lata.
W pewnym sensie jestem taką chodzącą
kroniką. Zaczynałem w czasach, gdy
szpitalem zarządzał pierwszy dyrektor
dr Mirosław Pruss, potem był dr Lech
Krajewski, kolejno dr n. med. Stefan
Janicki, dr n med. Wojciech Dziewulski,
około trzy miesiące dyrektorem
był dr Tadeusz Szmańda, potem był
dr n. med. Jerzy Jakubiak, potem pojawił
się pan Andrzej Wiśnicki i aktualnie
dyrektor dr Sylwia Sobczak. Byłem dyrektorem
w okresie przełomu, gdy jeszcze
była PZPR. To o czym teraz mówię
to są zupełnie inne światy, inne czasy,
inni ludzie. Gdybym miał porównywać,
to zazdroszczę dziś młodym ludziom.
Ich wiedza jest niesamowita i mówię
to z uznaniem.
Pracował Pan w szpitalu od lat 70.,
jakie zmiany w toruńskiej chirurgii stomatologicznej
okazały się najważniejsze
z tej perspektywy?
Pierwszą było wydzielenie z Chirurgii
Ogólnej, odrębnego Oddziału za czasów
dr. n. med. Kaliksta Stefańskiego. Drugi
moment nastąpił w 1984 roku, kiedy
ulega likwidacji koncepcja kształcenia
w ramach Studium Stomatologicznego
w Toruniu i powstaje Samodzielne
Wojewódzkie Centrum Stomatologii
przy ul. Przedzamcze, którego szefem
zostaje dr Kazimierz Bryndal, dla mnie
człowiek legenda, którego zawsze darzyłem
ogromnym szacunkiem. Była
to nietuzinkowa postać.
Usamodzielnione Centrum miało dobre
i trudne momenty. W 1992 r. przestaję
być dyrektorem Szpitala i zaczynam
pracować na Oddziale. W 2009 r. przychodzi
do mnie dr Bryndal z propozycją
objęcia kierownictwa tej jednostki.
Sytuacja jest taka, że Centrum jest
na Przedzamczu, Oddział w szpitalu
na Bielanach. Miałem koncepcję, aby
toruńska stomatologia była skoncentrowana
i działała w oparciu o Szpital,
co też nie do końca się udało. Chirurgia
szczękowa jest takim pomostem między
medycyną, a stomatologią. My jako specjaliści
musimy mieć szeroką wiedzę
medyczną – okulistyczną, laryngologiczną.
Nasze przypadki wychodzą
poza wiedzę stomatologiczną. Warunki
lokalowe jak i lokalizacja Centrum przy
Przedzamczu pozostawiały wiele
do życzenia
i wtedy pojawia się propozycja,
aby zająć skrzydło szpitala przy
ul. Konstytucji 3 Maja. Tak też powstało
Regionalne Centrum Stomatologii, uroczyście
otwarte 12 października
2011
roku.
Ma Pan poczucie, że marzenia i plany
ziściły się?
Moja wizja polegała na tym, aby pacjent
Centrum i na Oddziale, niezależnie
od wieku, był zaopatrzony stomatologicznie
od „A” do „Z”. Uważam, że to
się udało. Z wyjątkiem periodontologii
prezentujemy pełen profil usług. Mamy
stomatologię zachowawczą, chirurgię,
protetykę, ortodoncję, chirurgię szczękową,
mamy endodoncję, stomatologię
dziecięcą, i coś co uważam, że
było bardzo ważne, a czego u nas nie
było – Poradnię Osób Specjalnej Troski
dla pacjentów – dzieci jak i dorosłych
z różnymi schorzeniami ogólnymi m.in.
umysłowymi, z epilepsjami, rzadkimi
zespołami chorobowymi. Oferujemy
takim pacjentom zabiegi w znieczuleniu
ogólnym, a do tego potrzebni są
anestezjolodzy i tu mam wsparcie dyrekcji
i poprzedniej i obecnej zarówno
ze strony naczelnego lekarza, profesora
Marka Jackowskiego, jak również dyrektor
dr Sylwii Sobczak. Uważam, że
mamy do siebie duże zaufanie. Jako były
dyrektor znam zasady, wiem, gdzie jest
moje miejsce w szeregu.
Jednocześnie w RCS cały czas rozwijamy
się. Gdy zaczynaliśmy mieliśmy 14
lekarzy oraz zespół na Oddziale, dla porównania
w Centrum jest dzisiaj ponad
50 stomatologów, w tym 17 rezydentów,
10 stażystów, a przez ten okres od 2011
roku kształcenie specjalizacyjne skończyły
54 osoby. Z tej grupy udało mi się
zatrudnić w szpitalu osoby, które moim
zdaniem są rewelacyjne. W styczniu
tego roku rozpoczęła pracę koleżanka,
która skończyła specjalizację na protetyce
i następnego dnia podjęła u mnie
pracę. Cieszę się bardzo. Pani doktor
jest przykładem osoby, która jest bardzo
lubiana i ceniona zarówno przez
pacjentów jak i Zespół.
Jak prezentuje się Centrum od strony
wyposażenia, jakim sprzętem Państwo
dysponujecie?
Na wyposażeniu RCS mamy 22 unity
w tym np. dla kobiet w ciąży. Średnio, jeden
unit to koszt około 200 tys. złotych,
a więc mówimy o inwestycjach opiewających
na miliony złotych, których
nie byłoby bez przychylności dyrekcji
szpitala.
Potencjał i wyposażenie są oczywiście
kluczowe, jednakże ważny jest też
płatnik, czyli kontrakty z NFZ, jak wygląda
ta część rzeczywistości?
Jeśli chodzi o liczby pacjentów, to
w Centrum w poradniach średnio
przyjmujemy dziennie 160–170 pacjentów.
Problemem są oczywiście limity,
które generują kolejki pacjentów.
Pierwszorazowi pacjenci czekają po kilka
lat na wizytę, w ortodoncji dziecięcej
nawet kilkanaście lat. Najkrócej oczywiście
czekają pacjenci na Oddziale.
W tej chwili zapisy na planowe zabiegi
są na sierpień. Urazy są oczywiście zaopatrywane
od ręki.
Jakie przypadki zaopatruje Zespół
na Oddziale?
Zakres jest bardzo szeroki – urazy
w tym złamania w obrębie twarzoczaszki,
operacja dna oczodołu. Pod
względem chirurgii urazowej nie mamy
kompleksów, załatwiamy wszystko.
Oczywiście zajmujemy się stanami
zapalnymi – ropniami i ropowicami,
leczymy choroby ślinianek, choroby
zatok szczękowych, wady zgryzu, nieprawidłowości
zębowe w tym zęby zatrzymane
tzw. nadliczbowe, których
w ramach NFZ w Toruniu nikt nie leczy.


Częścią naszej pracy są oczywiście
pilne przypadki – te z ostatniego miesiąca
(stycznia przyp. red.) dotyczą m.in.
powypadkowego zespolenie żuchwy, interwencji
chirurgicznej związanej z zapaleniem
zatoki – przyczyną zapalenia
były zmiany zębopochodne, w tym wypadku
był to implant. Mieliśmy małego
pacjenta z trzema zębami dodatkowymi
zatrzymanymi w żuchwie, zabieg był
wykonywany w znieczuleniu ogólnym.
Dużo więcej zabiegów wykonujemy
w znieczuleniu miejscowym – np. ekstrakcja
zęba ósmego, zatrzymanego,
zęby głęboko położone, wymagające
dojścia poniżej kanałów. W Zespole
uzupełniamy się, każdy wnosi swoje
doświadczenie i wiedzę. Działamy jak
dobrze naoliwiony mechanizm. W ramach
Szpitala konsultujemy też pacjentów
innych oddziałów – kardiologii,
laryngologii, hematologii. W ramach
przygotowania do dalszych etapów
leczenia pacjenta diagnozuje się pod
kątem ognisk zakażenia.
80–90 procent
takich ognisk znajduje się w jamie
ustnej. Przy tej okazji załatwia się zaniedbane
przez lata tematy – w ostatnim
czasie mieliśmy pacjenta, u którego
wykonaliśmy sanację siedmiu zębów.
Nasze możliwości są znacznie większe
niż koszyk świadczeń oferowanych
w ramach NFZ, dlatego świadczenia
spoza koszyka wykonujemy odpłatnie
– komercyjnie – m.in. korony porcelanowe,
protezy szkieletowe.
Czy są schorzenia, w leczeniu których specjalizujecie
się jako Oddział i Centrum?
Na nasz Oddział kierowane są z całego
regionu i województwa dzieci poniżej
16. roku życia. W zajmowaniu się
młodszymi pacjentami pomaga nam
na pewno fakt, że działamy w tej samej
lokalizacji co oddziały dziecięce i kluczowy
dla nas OIOM dziecięcy. Warto
dodać, że tylko ośrodek w Olsztynie
posiada w swojej strukturze Oddział
Chirurgii Szczękowo-Twarzowej dla
Dzieci i Młodzieży do 18. roku życia
zajmujący się najbardziej skomplikowanymi
przypadkami. Wszystkie pozostałe
ośrodki w kraju łącznie z klinikami
prowadzą oddziały mieszane, zarówno
dla dorosłych jak i dzieci.
Wspomniał Pan o leczeniu po zabiegu
implantologicznym. Ile pracy dokłada
Państwu rozpowszechniona obecnie turecka
turystyka stomatologiczna?
Nie chcę urażać kolegów chirurgów
i stomatologów z Turcji. W interesie
lekarza, który zarabia na tego typu zabiegach
nie jest szkodzenie pacjentowi.
Każdy zabieg czy to z powodów medycznych,
kosmetycznych czy estetycznych
niesie ze sobą ryzyko powikłań. My nie
widzimy, żeby było ich dużo. Zarówno
mój Zespół jak i ja jesteśmy od tego, żeby
pomagać, bez względu na przyczynę
złego stanu zdrowia.
W tym roku mija dokładnie 15 lat istnienia
Regionalnego Centrum Stomatologii,
czego Państwu życzyć z tej okazji?
Powiem krótko – żeby było tak jak
jest. Jesteśmy jedną z większych tego
typu jednostek w kraju. Dysponujemy
bardzo dobrym zapleczem sprzętowym,
mamy doświadczony, mocny i w miarę
stały zespół lekarzy z potencjałem przyjęcia
znacznie większej liczby pacjentów
niż odbywa się to obecnie. Blokują nas
oczywiście limity NFZ, ale to już zupełnie
inna historia.
Proszę opowiedzieć o kolejnym wpisie
w Pańskiej kronice?
Zbliżam się już powoli do końca
moich zapisków. Proszę, tu umieściłem
niedawną skargę pacjentki. Zapisywała
się na badania i nie przychodziła. Jest
także moja odpowiedź. Tak więc nie
tylko same dobre rzeczy znajdują się
w kronice. Mamy też oddziałową księgę
skarg i wniosków, w której można
przeczytać „proszę wpłynąć na kolegów
z sali, żeby nie rzucali we mnie
kotletami schabowymi” (śmiech). W tym
zawodzie potrzeba dużego dystansu. Ja
obiecałem sobie, że nie dorobię się zawału,
a na Oddziale chcę, żeby wszystko
było poukładane. Stworzyłem coś co
będzie działało, niezależnie od tego co
będzie ze mną. I mnie to cieszy.
Powiedział Pan niezależnie od tego co
będzie ze mną, myśli Pan o odpoczynku?
Tak, nawet podałem datę Pani dyrektor.
30 września 2027 roku zamierzam
przejść na emeryturę.
Jak Pan się z tym czuje?
Bardzo dobrze, czas odpocząć. Są
pewne rzeczy, które mnie do tego skłoniły,
jednak jest to tylko moja decyzja.
Ma Pan już jakieś plany na ten wolny czas?
Trudno powiedzieć. Mam niedużą
działkę obok domu, jest przy niej dużo
pracy. Od wielu lat mam specyficzne
hobby – spinninguję. Żona śmieje się,
że jadę na ryby, a nie po ryby. Będę miał
co robić.
Rozmawiała:


Szanowni Państwo!
Chcielibyśmy powrócić do miłego zwyczaju informowania naszej społeczności
lekarskiej o uzyskiwaniu przez członków naszego samorządu tytułów specjalistów
oraz stopni naukowych.
Z największą przyjemnością dzielimy się wieściami o Państwa indywidualnych
sukcesach z całym środowiskiem lekarskim. W związku z powyższym, serdecznie
zachęcamy do aktualizowania informacji w siedzibie Izby za pomocą przesyłanych
skanów dyplomów lub osobiście.







Uwielbiałam słuchać doktor Ali mającej w sobie, mimo
dojrzałego wieku, tyle optymizmu i energii, że mogłaby
nimi obdzielić kilkoro znudzonych adolescentów,
szukających sensu życia w wirtualnym świecie. I rzeczywiście
robiła to chętnie, gdyż miłość do ludzi to autentyczne motto
przewodnie jej całego życia. Wiele lat pracowała z dziećmi
chorymi psychicznie jako lekarz neuropsychiatra w Toruniu
i Świeciu, pomagała również małym pacjentom z hospicjum
,,Nadzieja” w Toruniu, wielokrotnie wspomagała swoją radą
i pomocą potrzebujących, a pogodą ducha potrafiła zarazić
każdego rozmówcę.
Kiedyś opowiedziała mi o pewnym szczególnym dniu podczas
swoich studiów, w którym zdawała egzamin z pediatrii,
a w zasadzie nie tylko z pediatrii...
Dzień ten był pochmurny, dżdżysty, nie zachęcał do wstania,
więc wyłączywszy budzik Ala jeszcze na chwilę zamknęła
oczy i wysunęła stopy spod kołdry. Poczuła chłód, więc wsunęła
je z powrotem… Tym sposobem obudziła się kwadrans
później, zmniejszając istotnie szansę na punktualne przybycie
do kliniki pediatrii. Kobieta jednak jak chce, to potrafi. Zimna
woda na twarz, dwa ruchy grzebieniem, płukanie ust wodą
z pastą do zębów, kilka łyków kompotu wiśniowego od babci
Zenobii i już! Całe szczęście, że torbę z fartuchem, słuchawkami
i klapkami przygotowała sobie poprzedniego wieczoru,
więc jest nadzieja, że zdąży! Beata, współlokatorka Ali i studentka
filologii polskiej, podniosła głowę z poduszki i robiąc
grymas mający być pokrzepiającym uśmiechem przewróciła
się na drugi bok, szczelnie owijając kołdrą. Ala lubiła Beatę,
pomagały sobie w codziennych obowiązkach, chodziły też
razem na tzw. babskie zakupy lub do kina. Ostatni wypad
był szczególnie udany. Kupiły sobie okazyjnie piękne torby,
miały dużo szczęścia, dwie ostatnie sztuki… Alina narzuciła
pospiesznie płaszcz, chwyciła torbę i już była na przystanku
tramwajowym. Szybko, szybko… – myślała – wbiegając
do budynku kliniki. Tego dnia egzamin z pediatrii miało
zdawać pięcioro nieszczęśników, więc kiedy Ala otworzyła
w szatni torbę i… wyjęła z niej nagle zesztywniałą dłonią tomik
poezji Witkacego. Czworo par oczu a właściwie pięcioro,
bo jeszcze oczy pani szatniarki spojrzało na nią z pewnym
zdziwieniem. Alina zbladła, odruchowo usiadła na ławce
pod ścianą. Patrzyła na książkę trzymaną w dłoni, ponownie
zajrzała do torby jakby wbrew oczywistym faktom mogła
tam znaleźć swój fartuch czy słuchawki… Tak, to była torba
Beaty. Fatalna pomyłka… Przecież kupiły sobie takie same
i radośnie uczciły to kieliszkiem słodkiego wina. Miały takie
same torby od kilku tygodni, ale jeszcze nie zdarzyła im się
pomyłka. Aż do dziś...
To my idziemy, cóż, fatalna sprawa – stwierdził Bartek
nerwowo zapinając guziki fartucha. Ewa i Andrzej patrzyli
na Alę ze współczuciem i bezradnością, Paweł zaczął drapać
się po głowie wzdychając kilkakrotnie.
Mogłabyś poprosić o fartuch w gabinecie lekarskim, ale
w tej atmosferze to nie będzie dobrze odebrane – szepnęła
Ewa i ruszyła za Bartkiem – Według alfabetu wchodzisz dopiero
trzecia, więc może jeszcze zdążysz pobiec po fartuch…
Ala wiedziała: nie było szans. Drugi termin pewny, może
pożegnać się ze stypendium naukowym, które byłoby potężnym
zastrzykiem w jej skromnym budżecie. Szkoda, mama nadal
będzie musiała pracować więcej. Ze łzami w oczach rzuciła
torbę na ławkę. Chwila ciszy – galop myśli. Pomysł przyszedł
natychmiast: sklep spożywczy obok kliniki! Biegiem! Wyraz
twarzy Aliny musiał wzruszyć ekspedientkę, starszą panią
o rubensowskich kształtach i ciepłym spojrzeniu. Kobieta
przyniosła z zaplecza złożony, czysty fartuch i podała go jej
z namaszczeniem. Zaufała Ali, widocznie znała się na ludziach.
Opatrzność czuwała. Pani szatniarka pożyczyła Ali
słuchawki, pozostawione kilka dni wcześniej w szatni przez
roztargnionego studenta, a klapki Beaty – na szczęście – były
w torbie obok poezji Witkacego. Udało się. Fartuch i klapki
były za duże, ale wystający z kieszeni stetoskop zdecydowanie
dodawał powagi zdeterminowanej Ali.
Część praktyczną egzaminu z mniejszym lub większym
bólem zaliczyli wszyscy. Nadszedł czas egzaminu teoretycznego.
Profesor – rzetelny wykładowca i wybitny lekarz
– był życzliwym egzaminatorem, jednak ocenę bardzo dobrą
wystawiał rzadko. Po egzaminie miał zwyczaj spotykać się
na chwilę ze studentami, by omówić jego przebieg. Bartek
zdawał jako pierwszy. Gdy po kwadransie wyszedł z gabinetu,
machnął zamaszyście ręką i udał się w kierunku toalety.
– I jak było? – Andrzej nie dawał za wygraną krzycząc za
oddalającym się Bartkiem. Ten wymownie wzruszył ramionami
i zniknął za drzwiami. Ewa zdawała egzamin jako druga.
Po wyjściu z egzaminu stwierdziła, że profesor ma wiele osobistego
uroku w przeciwieństwie do treści pytań, które zadaje
i w związku z tym ostatni kwadrans nie będzie z pewnością
należał do jej ulubionych wspomnień. Ala była następna w kolejce...
Pokrzepiona tą informacją rozpoczęła swój egzamin.
Po wyborze ze stosu karteczek leżących na biurku swojego
zestawu pytań, odetchnęła z ulgą. Omawiała zagadnienia
w sposób usystematyzowany, czasem tylko zawieszając
głos i spoglądając na profesora, który przytakiwał w tych
momentach głową, czasem dopowiadał kilka słów. Dobra
passa trwała, aż do czasu ostatniego, dodatkowego pytania.
Niestety, na temat retinopatii wcześniaczej w tamtej, istotnie
odległej nam w czasie chwili, prócz nieśmiało wyszeptanego
tłumaczenia łacińsko-polskiego Ala nie była w stanie powiedzieć
nic więcej.
– Przepraszam, panie profesorze, ale widocznie nie doczytałam…
– próbowała wypełnić chwilę krępującej ciszy.
– Nie mogła pani jeszcze na ten temat czytać w naszym
piśmiennictwie, to najnowsze francuskie doniesienia, więc
należałoby poszerzyć prasówkę, ale miło, że pani próbowała
– profesor uśmiechnął się, rzucając jej ciepłe spojrzenie, po
czym wyjaśnił istotę retinopatii i zakończył egzamin.
Po wyjściu na korytarz Alina szeptem, możliwie najdokładniej,
przekazała słowa profesora kolegom oczekującym
na swój egzamin, po czym z ulgą, ale i poczuciem rezygnacji
opadła na ławkę. Cóż – pomyślała z zadowoleniem – przynajmniej
chłopcom uda się błysnąć francuskimi nowinkami…
Zaskoczenia, które towarzyszyło jej przy omawianiu przez
profesora wyników egzaminu – nigdy nie zapomniała.
– Szanowni studenci – profesor mówił powoli ,uśmiechając
się delikatnie – wszyscy państwo zdaliście dziś egzamin z pediatrii,
oceny wpisałem do indeksów. Uznałem, że na szczególne
wyróżnienie zasługuje – i tu zawiesił na chwilę głos,
wędrując wzrokiem po twarzach słuchaczy – pani doktor
Alina, która oprócz wymaganej wiedzy wykazała się bardzo
istotną i szczególnie pożądaną u każdego lekarza cechą
charakteru – bezinteresowną życzliwością. W naszym zawodzie
życzliwość i chęć współpracy są równie niezbędne
jak głęboka wiedza. Tylko zbyt często o tym zapominamy,
mając na względzie wyłącznie dążenie do własnego sukcesu.
Spośród zdających to właśnie doktor Alina podzieliła się
z kolegami nowinkami medycznymi z egzaminu, by ci mogli
lepiej go zdać. Gratuluję! – profesor podszedł do Ali i podał
jej indeks, zatrzymując na chwilę wzrok na jej przepastnym
fartuchu i obszernych klapkach.
– Cóż, świat się zmienia i moda najwyraźniej również –
rzekł z uśmiechem, unosząc brwi.
Tak sobie myślę, że choć od tego pamiętnego dla doktor
Ali dnia minęło wiele lat – jego motto jest nadal aktualne.
Rozwój medycyny może podążać we właściwym kierunku
tylko wtedy, gdy głęboka wiedza będzie poparta poczuciem
odpowiedzialności i życzliwością wobec drugiego człowieka.















W momencie powołania Zespołu ds. inicjatyw i projektów
w związku z podniesioną składką członkowską
KPOIL bardziej doświadczeni ode mnie samorządowcy
mówili, że nie będzie od razu lawiny wniosków o dofinansowania.
Nie wierzyłam. Choć widzimy wyraźną tendencję
wzrostową, to jeszcze jesteśmy dość daleko od limitu planowanego
budżetu w każdym kolejnym roku. Po trzech latach
funkcjonowania dofinansowań do szkoleń i szeroko pojętych
materiałów szkoleniowych oraz dofinansowania do szczepień
myślę, że taki dość kontrowersyjny tytuł, jak powyższy,
znacząco nie wpłynie na statystyki tegoroczne. Jednocześnie
mam nadzieję, że się mylę. Słyszymy, że największą siłą jest tzw.
poczta pantoflowa i dlatego też zachęcamy do informowania
o dofinansowaniach wśród znajomych lekarek i lekarzy.
W roku 2025 łącznie złożonych zostało 101 wniosków, dla
porównania w 2024 roku wniosków było 67. Znaczna większość
jest rozpatrywana pozytywnie. Pojedyncze przypadki negatywnych
decyzji, to wynik braku spełnienia warunków regulaminu.
Przykładami są brak faktury imiennej czy certyfikatu. Część
wniosków musi być zawieszana do momentu uregulowania
zaległych składek.
Naszym planem na 2026 rok jest dalsze promowanie
podwyższania kwalifikacji, kupowania wartościowej, aktualnej
literatury medycznej i walki ze stereotypem, że
lekarze siebie i swoich dzieci wcale chętnie nie szczepią.
Zachęcam do zapoznania się z regulaminami, nie są
one nadmiernie rozbudowane, większość z nas spełnia ich
warunki i może ubiegać się o dofinansowania.
Wspieramy udział w szkoleniach stacjonarnych jak i online.
Można składać wnioski o książki medyczne, prenumeraty
i dostępy do platform szkoleniowych. Pozytywnie
rozpatrujemy wnioski o szczepienia zalecane, chociażby
przed wyjazdami. Nie są to dofinansowania dla wybranych
i nielicznych.
Wsłuchując się w Państwa sugestie, ułatwiliśmy także
dostęp do wniosków i regulaminów na stronie internetowej.
Czekamy na górę wniosków w 2026 roku!





Od pewnego czasu zaobserwować możemy nadejście nowej ery
komunikacji medycznej. Powstało zjawisko
„medinfluencera”. Lekarze coraz częściej i śmielej wchodzą na Instagrama, TikToka i YouTube itp. w
celu budowania
własnej marki, edukacji zdrowotnej czy walki z powszechną w internecie dezinformacją. Każda nowa
forma
aktywności społecznej rodzi specyficzne dla siebie ryzyka. W przypadku lekarskiej aktywności w
mediach elektronicznych,
można mówić o potencjalnym zderzeniu misji lekarskiej z mechanizmami marketingu cyfrowego. Granica
między
dozwoloną edukacją a niedozwoloną formą autoreklamy jest cienka i łatwa do przeoczenia

Podążając za Wikipedią: Influencer (ang. influence „wpływ”; łac. influentia ) – w świecie mediów
społecznościowych
osoba wpływowa, która dzięki swojemu zasięgowi jest w stanie oddziaływać na ludzi, z którymi
nawiązuje trwałe relacje.
Często tym terminem określa się twórców internetowych o znacznym rozgłosie, którzy posiadają znaczne
grono odbiorców.
Osoby tego rodzaju bywają wykorzystywane w ramach kampanii marketingowych, ponieważ potrafią
umiejętnie wpływać
na zachowania internautów.

Kodeks Etyki Lekarskiej (w wersji obowiązującej od 1 stycznia
2025 roku), przyznał lekarzom większą – niż pod rządami
poprzedniej wersji Kodeksu – swobodę w zakresie komunikacji
ze społeczeństwem, zwłaszcza w aspekcie autopromocji.
Powyższe zmiany wynikały z potrzeby dostosowania norm
etycznych do wyzwań współczesności – w szczególności
w kontekście rozwoju internetowych kanałów i form komunikacji.
Pomimo wprowadzonych zmian w zapisach Kodeksu
Etyki, należy pamiętać o rozważnym i odpowiedzialnym
podejściu do internetowej aktywności zawodowej. Na postawione
w tytule pytanie: „czy lekarz może być influencerem”
należy udzielić odpowiedzi twierdzącej, ale z ważnym
zastrzeżeniem o konieczności respektowania zasad prawa,
etyki oraz profesjonalizmu.
Analizując powyższe zapisy, można dojść do słusznego
wniosku o braku precyzyjnych regulacji, wskazujących na dozwolone
treści, które przy autopromocji mogą zostać przez
lekarza użyte.
Jest to zabieg celowy. Jak wynika z treści komentarza do ww. przepisu
KEL (autorstwa Komisji Etyki Lekarskiej Naczelnej Rady
Lekarskiej), umieszczonego na stronie internetowej Naczelnej
Izby Lekarskiej (nil.org.pl):



Komisja Europejska we wskazówkach dotyczących implementacji dyrektywy
2000/31/WE uznała za niedozwolone
określenie zamkniętego katalogu treści, które mogą być zawarte w informacjach handlowych. Nie można
zatem zakazać
stosowania informacji handlowej w wyżej wskazanym rozumieniu. Należy natomiast sformułować kryteria
zapobiegające
nadmiernej komercjalizacji przekazywanych przez lekarza informacji tak, by lekarz mógł dochować
wierności nakazom
etycznym swojego zawodu. Stąd też zawarte w art. 71 ust. 2 KEL postanowienie, że „taka informacja
będzie zgodna z zasadami
etyki lekarskiej”.

Należy w tym miejscu przypomnieć o regulacji, zawartej w art. 14 ust. 1
Ustawy
z dnia 15 kwietnia 2011 r. o działalności leczniczej. Przepis ten wskazuje, że podmiot
wykonujący działalność leczniczą (także lekarz prowadzący np. indywidualną praktykę
lekarską) podaje do wiadomości publicznej informacje o zakresie i rodzajach
udzielanych świadczeń zdrowotnych. Treść i forma tych informacji nie mogą mieć
cech reklamy.

Jak wskazują badania (np. Biostat: „Polak u lekarza II fala
badania” – za „rynekzdrowia.pl”) – najważniejszym źródłem
informacji na temat zdrowia dla większości Polaków (ponad
87%) jest internet. Źródło to, poza przydatnymi informacjami,
zawiera niestety także bardzo duży zasób wiadomości fałszywych,
pseudonaukowych, niezweryfikowanych – jednym
słowem: szkodliwych, w szczególności dla osób nieposiadających
profesjonalnej wiedzy o danym temacie.
Od pewnego czasu można zaobserwować, że coraz więcej
lekarzy różnych specjalizacji jest aktywnych w internecie – najczęściej w różnego rodzaju social
mediach i mediach czy
portalach internetowych, prowadząc działalność edukacyjną,
mającą na celu kształtowanie prozdrowotnej postawy społeczeństwa.
To ważna sfera działalności społecznej lekarza.
Nowe zapisy Kodeksu Etyki Lekarskiej pozwalają lekarzom,
w kontekście aktywności medialnej, „rozwinąć skrzydła”
umożliwiając aktywne korzystanie z platform takich jak
Instagram, Facebook, LinkedIn czy TikTok, gdzie już nie tylko
mogą dzielić się wiedzą medyczną i edukować społeczeństwo,
ale też informować o swojej działalności medycznej.

Działalność influencerska obarczona jest poważnymi
ograniczeniami i ryzykiem, którego należy być świadomym.
Lekarz musi pamiętać, że jego działalność powinna
być zgodna z etyką zawodową. Zapisy Kodeksu Etyki
Lekarskiej mogą prowadzić do pytań o rozróżnienie pomiędzy
autopromocją (reklamą własnej działalności)
a edukacją oraz jak zachować profesjonalizm i standardy
etyczne w sieci, jeśli lekarz postanowi zostać także
twórcą internetowym.
Trudno jest precyzyjnie odpowiedzieć na pytanie, gdzie
kończy się dozwolona informacja o usługach, a zaczyna się
niedozwolona reklama. Tutaj konieczne jest przeanalizowanie
konkretnej, specyficznej sytuacji. Uproszczając, można
przyjąć, że informacja staje się reklamą wtedy, gdy zawiera
elementy perswazyjne, wartościujące lub zachęcające do skorzystania
z pomocy konkretnego medyka.


Pamiętajmy, że lekarz jest nim także w internecie. Powyższe
wiąże się z odpowiedzialnością za ewentualne stawiane za
pośrednictwem sieci diagnozy.
Pułapką w tym kontekście jest odpowiadanie na pytania
pacjentów w wiadomościach prywatnych (tzw. DM – direct
messages). Chęć pomocy często przysłania ryzyko prawne.
Należy pamiętać, że:
• Nawet krótka odpowiedź typu: „Te objawy mogą wskazywać
na zapalenie wyrostka, proszę wziąć lek X i obserwować”,
może zostać uznana za udzielenie świadczenia
zdrowotnego.
• W świecie cyfrowym brak fizycznego badania i pełnej
dokumentacji medycznej nie zwalnia lekarza z odpowiedzialności
za ewentualny błąd diagnostyczny lub
terapeutyczny.
Wystrzegajmy się diagnozowania online, w szczególności
w oparciu o niepełne dane. W tej sytuacji warto posłużyć
się zastrzeżeniem o edukacyjnym charakterze informacji
przekazywanych za pośrednictwem kanałów społecznościowych
lub informacyjnych w internecie oraz polecić bezpośredni
kontakt z lekarzem w celu postawienia diagnozy
i podjęcia terapii.
Odpowiedź na pytanie czy lekarz może być influencerem
brzmi: tak, ale pod warunkiem, że priorytetem pozostanie
medycyna, a nie marketing. Bycie lekarzem w świecie mediów
społecznościowych to nie tylko szansa na budowanie marki
osobistej i szerzenie rzetelnej wiedzy, ale przede wszystkim
ogromna odpowiedzialność prawna i etyczna.
W dobie algorytmów i walki o zasięgi, lekarz musi poruszać
się po sieci z taką samą precyzją, z jaką chirurg operuje
skalpelem. Każdy post, komentarz czy współpraca z marką
są oceniane nie tylko przez pacjentów, ale także przez organy
odpowiedzialności zawodowej.
Bycie influencerem w białym fartuchu to misja publiczna.
Wykorzystując swoją wiedzę do walki z medycznymi
fake newsami, lekarz może realnie poprawić stan zdrowia
społeczeństwa. Musi jednak pamiętać, że w sieci, tak samo
jak w gabinecie, obowiązuje naczelna zasada: primum non
nocere – także w odniesieniu do własnego wizerunku.


W okresie od 1 września do 11 października 2025 r.
w Kujawsko-Pomorskiej Okręgowej Izbie Lekarskiej
w Toruniu przeprowadzono wybory delegatów
na Okręgowy Zjazd Lekarzy X kadencji 2026–2030. Wszyscy
członkowie Izby głosowali w sposób wybrany przez siebie
tj elektronicznie, korespondencyjnie lub osobiście – podczas
SAMORZĄDOWYCH SOBÓT zorganizowanych 11 października
br. w siedzibie KPOIL w Toruniu oraz w Delegaturach
w Grudziądzu i we Włocławku.
Łącznie wybrano 106 delegatów, w tym 83 lekarzy oraz
23 lekarzy dentystów. W gronie delegatów znalazło się 43
kobiety i 63 mężczyzn, a 40 osób uzyskało mandat po raz
pierwszy. Najmłodszy delegat ma 26 lat, natomiast najstarszy
77 lat, co podkreśla szeroki przekrój pokoleniowy reprezentujący
środowisko lekarsko-dentystyczne.
Frekwencja w poszczególnych rejonach była zróżnicowana:
najwyższa wyniosła 51,02% w powiecie rypińskim, natomiast
najniższą 21,62% odnotowano w powiecie lipnowskim.
W wielu rejonach frekwencja przekroczyła 35%, co świadczy
o dużym zaangażowaniu członków Izby w proces wyborczy.
Niestety, tegoroczne wybory unaoczniły również trudności,
z jakimi mierzy się część środowiska. W kilku rejonach
zgłosiło się mniej kandydatów, niż przewidywała liczba
mandatów, co oznacza, że nie wszystkie miejsca delegackie
mogły zostać obsadzone. W jednym z rejonów zabrakło kandydatów
całkowicie, wobec czego nie wyłoniono żadnego
delegata. To zjawisko, choć przykre, stanowi ważny sygnał
i zachęca do refleksji nad potrzebą większej aktywności
i zaangażowania w życie samorządu lekarskiego – zwłaszcza
dziś, gdy głos każdego członka Izby ma realny wpływ na jej
funkcjonowanie i kierunki działania.
Warto jednak podkreślić, że obok rejonów, w których
zabrakło kandydatów, były także miejsca wyróżniające się
wyjątkowo wysoką aktywnością wyborczą. W niektórych
rejonach zgłosiło się więcej kandydatów, niż przewidywała
liczba mandatów. Tak duże zainteresowanie pełnieniem funkcji
delegata świadczy o silnym poczuciu odpowiedzialności
i gotowości do zaangażowania w życie samorządu lekarskiego.
Jest to budujący przykład aktywności środowiska, pokazujący,
że w wielu miejscach rośnie potrzeba współdecydowania
o kierunkach pracy Izby.
W listopadzie, już po zakończeniu wszystkich etapów
wyborów, odbyły się trzy spotkania powyborcze nowych
delegatów z Przewodniczącym Okręgowej Komisji Wyborczej
dr. Stanisławem Hapynem. Zorganizowano je kolejno: 14 listopada
w Grudziądzu, 20 listopada w Toruniu oraz 27 listopada
we Włocławku. Była to okazja do wzajemnego poznania
się oraz do omówienia zasad i przepisów regulujących pracę
delegata na OZL. Dyskutowano o jego roli w strukturze
samorządu, obowiązkach wynikających z mandatu oraz
o znaczeniu aktywnego udziału w pracach Izby. Podczas
spotkań uroczyście wręczono AKTY NOMINACJI, podkreślając
rangę powierzonej funkcji i rozpoczynając oficjalnie
nową kadencję delegatów.
W dużym gronie nowo wybrani delegaci spotkają się po
raz pierwszy na najbliższym 44 Okręgowym Sprawozdawczo-
Wyborczym Zjeździe Lekarzy. Będzie on kluczowym wydarzeniem
2026 roku, w trakcie którego zostaną wytyczone
kierunki działalności Kujawsko-Pomorskiej Okręgowej Izby
Lekarskiej w Toruniu na kolejne lata tj. 2026-2030, a wybrani
delegaci – zarówno doświadczeni, jak i ci debiutujący – będą
mieli realny wpływ na kształt przyszłego funkcjonowania
samorządu lekarskiego w naszym regionie.
Zjazd sprawozdawczo-wyborczy odbędzie się 14 marca
2026 r. (sobota) od godz. 9:00 w Hotelu FILMAR w Toruniu.
Podczas tego wydarzenia nowi delegaci X kadencji dokonają
wyboru Prezesa Okręgowej Rady Lekarskiej, Okręgowego
Rzecznika Odpowiedzialności Zawodowej, a także wybiorą
nowe 4-letnie składy wszystkich organów Izby, w tym
reprezentantów naszej izby w Naczelnej Izbie Lekarskiej
tj. Delegatów na Krajowy Zjazd Lekarzy.




















